Warum bestimmte Leukämieformen nur bei Kindern vorkommen
Eine bestimmte Krebsform – die akute myeloische Leukämie (AML) – bei Kindern ist eine seltene, aber schwere Krankheit, die noch in vielen Fällen nicht geheilt werden kann. In einer Studie haben nun Forschende von der Universität Basel und vom Gustave Roussy Institute in Paris Anhaltspunkte gefunden, warum gewisse Formen der Krankheit vor allem bei Kleinkindern vorkommen. Ebenso stiessen sie auf wichtige Hinweise zur gezielten Therapie, wie sie im US-Fachblatt «Cancer Discovery» berichten.
30. Oktober 2019
In den letzten Jahrzehnten wurden die Forschungen über Krebs bei Kindern intensiviert und die Behandlungen verbessert, doch die Prognosen bleiben für diese jungen Patienten besonders ungünstig. Die sogenannte akute myeloische Leukämie (AML) macht 15 % der bei Kindern und Jugendlichen diagnostizierten Leukämiefälle aus. Ihre Überlebensrate nach fünf Jahren beträgt etwa 60 %, wobei Rückfälle die häufigste Todesursache bilden.
Abnormale Fusion zweier Proteine
Von den verschiedenen Subtypen von AML gehört die akute megakaryoblastische Leukämie (AML-M7) zu den aggressivsten, denn ist mit einer Behandlungsresistenz und einer besonders ungünstigen Prognose verbunden. Auf diese Form der Leukämie konzentrierten sich die Forschungsteams von Prof. Dr. Jürg Schwaller (Universitäts-Kinderspital beider Basel und Departement Biomedizin der Universität Basel) und Prof. Dr. Thomas Mercher (INSERM U1170, Institute Gustave Roussy, Université Paris-Saclay).
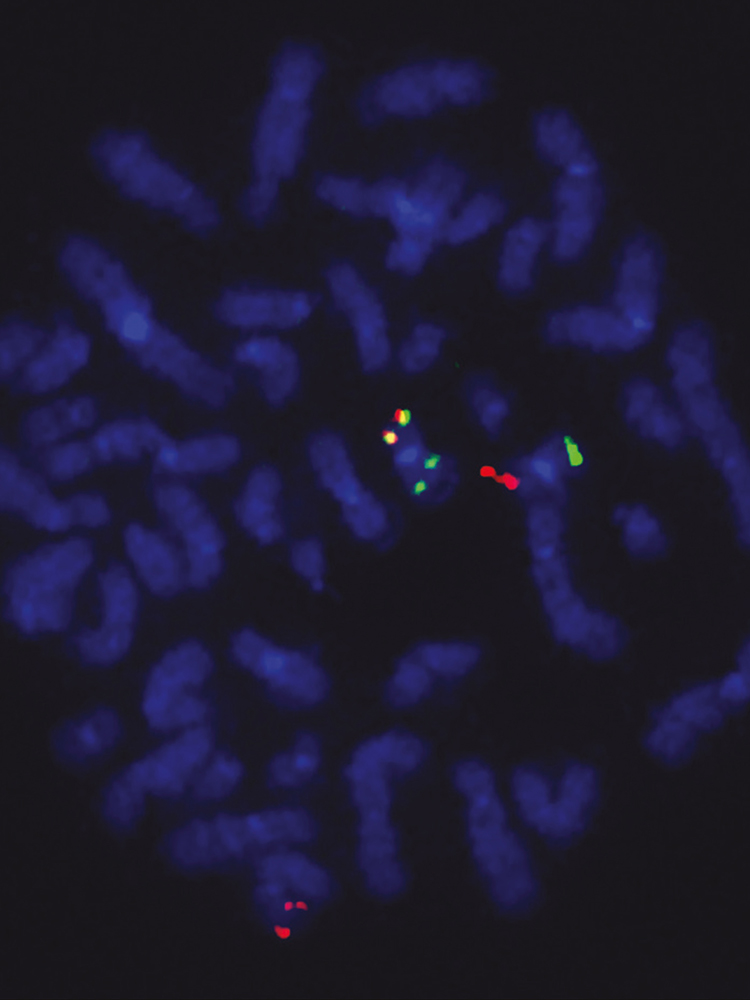
2012 fanden die Forschenden um Mercher, dass die Krankheit AML-M7 bei Kindern häufig genetische Veränderungen aufweist, die zur Expression eines abnormen Proteins führen. Dieses entsteht durch die Fusion von zwei normalerweise unabhängigen Genen in der Zelle. Obwohl diese Fusion – bekannt als ETO2-GLIS2 – in 30 % der Fälle von AML-M7 identifiziert wurde, konnten die Forschenden diese Anomalie bisher nicht erklären. Ebenso unklar war bisher, warum Kinder mit AML-M7 und diesem Fusionsgen meist jünger als zwei Jahre alt sind, während ältere Kinder mit dieser Veränderung meist an einer anderen AML-Form leiden.
Gezieltes Unterbrechen
Um diese Fragen zu beantworten, entwickelten die Forschenden ein Mausmodell von AML-M7 mit einer ETO2-GLIS2-Fusion. Mit diesem Modell konnten die Forscher erstmals zeigen, dass sich bei einer Aktivierung der ETO2-GLIS2-Fusion in Zellen der fötalen Blutbildung sehr rasch eine aggressive Leukämie entwickelte – die der AML-M7 beim Kind sehr ähnlich ist. Wurde dagegen die Fusion in Blutbildungszellen von erwachsenen Tieren aktiviert, trat diese typische kindliche Leukämie nicht auf, während sich andere AML-Formen erst viel später entwickelten. Wenn die Forschenden die Ausbildung der ETO2-GLIS2-Fusion unterbrachen, konnten sich die zuvor leukämischen Zellen wieder in normale Blutzellen ausdifferenzieren.
Diese Beobachtungen weisen darauf hin, dass diese Leukämie deshalb nur bei Kleinkindern auftritt, weil die fötalen Blutbildungszellen – anders als die erwachsenen – eine höhere Empfindlichkeit für bestimmte genetische Mutationen wie die ETO2-GLIS2-Fusion besitzen. Die Studie zeigt auch auf, dass die ETO2-GLIS2-Fusion der eigentliche Motor dieser kindlichen Leukämieform bildet. Die Forschenden werden nun versuchen, die Aktivität dieser Fusion in den Tumorzellen gezielt zu unterbrechen.
Originalarbeit
Cécile K. Lopez et al.
Ontogenic changes in hematopoietic hierarchy determine pediatric specificity and disease phenotype in fusion oncogene-driven myeloid leukemia
Cancer Discovery | doi: 10.1158/2159-8290.CD-18-1463
Weitere Auskünfte
Prof. Dr. Jürg Schwaller, Universität Basel/Universitätskinderspital beider Basel, Departement Biomedizin, Tel. +41 61 265 35 17, E-Mail: j.schwaller@unibas.ch